|
Trabalho realizado por:
Josias Garcia Pinheiro Junior.
Fisioterapeuta graduado na UNIVERCIDADE em 2007 e pós-graduado em fisioterapia Traumato-ortopedia na FRASCE em 2010
Contato: josiaspinheiro@gmail.com
1. Introdução
Após a mastectomia, a paciente poderá estar sujeita a desenvolver linfedema secundário no membro superior homolateral, estando associado ao comprometimento da circulação linfática (FREITAS JUNIOR, 2001). Segundo Freitas Junior (2001), após o tratamento do câncer da mama, 90% dos casos surge o linfedema no membro superior homolateral à cirurgia. Esta morbidade é causada pela remoção dos linfonodos axilares, sucção do dreno e/ou radioterapia, provocando o comprometimento na via linfática responsável pela drenagem da mama e membro superior (FREITAS JUNIOR, 2001; BERGMANN, 2004).
Palavras-chave: câncer de mama, linfedema, fisioterapia
2. Definição
O linfedema pode ser definido como acúmulo anormal de líquido altamente protéico nos espaços intersticiais, devido à falhas na filtragem e drenagem linfática (FREITAS JUNIOR, 2001).
3. Fisiopatologia
Ocorrência de obstrução linfática após tratamento do câncer da mama é ativada mecanismos compensatórios, a fim de evitar a instalação do edema, sendo eles: a) circulação colateral por dilatação dos coletores remanescentes; b) dilatação dos vasos pré-coletores, conduzindo a linfa a regiões íntegras; c) neo-anastomoses linfáticas ou venosas; d) aumento da capacidade de transporte por incremento do trabalho das válvulas e dos linfangions e; e) estímulo do mecanismo celular, produzindo na região edemaciada um aumento da pinocitose e um acúmulo de macrófagos que atuam na proteólise extra-linfática (SALVADOR NIETO, 1994).
4. Etiologia
Esses mecanismos fazem com que o membro superior afetado permaneça sem edema, controlando a circulação linfática. Entretanto, esse equilíbrio pode ser alterado por fatores como: a) "esgotamento" do mecanismo compensador; b) fibroesclerose dos linfáticos a partir da quarta década de vida; c) traumatismos locais; d) secções cirúrgicas de coletores; e) inflamações; f) excessivo esforço muscular; g) exposições a altas temperaturas e; h) alterações da pressão atmosférica. A instalação do edema ocorre pelo aumento do fluxo linfático, que supera a capacidade de transporte ou pela redução de níveis inferiores aos de carga e fluxo linfático (VOGELFANG apud BERGMANN, 2006).
No estudo realizado por Freitas Junior (2001) mostrou associada ao “risco de surgimento do linfedema maior nas mulheres mais idosas e obesas, devido a uma possível dificuldade no retorno linfático”.
A fisioterapia iniciada nos primeiros dias após a cirurgia pode trazer vantagens, como prevenção de linfedema, retrações e disfunção do ombro, encorajando a paciente em reassumir atividades da vida diária (AVD`s) (SILVA, 2004). Antes e depois do tratamento do câncer da mama, a paciente deve ser avaliada para possíveis morbidades (PEREIRA, 2005). Segundo Bergmann (2000), após o tratamento de câncer da mama para avaliar a evolução do linfedema deve ter um acompanhamento realizado em rotina, semestralmente e/ou anualmente, não sendo fornecida alta, mesmo após longo período.
5. Fisioterapia
A cinesioterapia quando realizada ativamente pela paciente sob a supervisão de um fisioterapeuta e profissional especialista em oncologia, possibilita mudanças significativas na reabilitação da amplitude dos movimentos, mas será também responsável pelo aumento do volume de líquido drenado e também pela duração do tempo de permanência do dreno. Da mesma forma, poderá favorecer a separação das bordas cirúrgicas, retardando o processo normal de cicatrização e aumentar o risco de infecções (CAMARGO, 2000).
“Para que ocorra a eficácia no tratamento, a amplitude ideal de movimento deve ser restrita até que a paciente retire o dreno de sucção e pontos cirúrgicos” (CAMARGO, 2000). Segundo INCA apud BERGMANN (2006), “após a retirada dos pontos cirúrgicos e dreno de sucção, não havendo intercorrências proibitivas, a mobilização do ombro deve ser realizada com amplitude completa”.
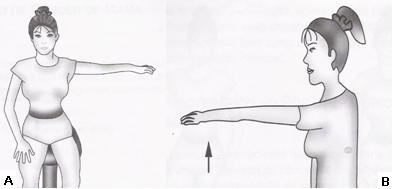
Quando a fisioterapia é iniciada após a cirurgia, os exercícios serão orientados para recuperação. Portanto, mais rápida será a resposta da paciente; sempre respeitando as individualidades e dificuldade de cada paciente apresenta (CAMARGO, 2000). A cinesioterapia ativa do ombro deve ser limitada a 90° para flexão e abdução do ombro (Fig. 1), para prevenir de morbidades relacionadas à restrição no ADM do ombro e linfedema, sem aumentar o risco da formação do seroma (CAMARGO, 2000; INCA apud BERGMANN, 2006).
| Figura 1 Cinesiterapia ativa do ombro em abdução e flexão a 90°. |
| A) abdução do ombro a 90° e B) flexão do ombro a 90° |
|
|
| Fonte: CAMARGO, 2000 |
As pacientes quando restritas ao leito devem ser orientadas a adotar uma postura confortável, com o membro superior homolateral à cirurgia apoiado sobre travesseiros elevando aproximadamente 30º e abduzido a 45º (Fig. 2), para que diminua o edema pós-cirúrgico, facilitando a circulação venosa e linfática de retorno (CAMARGO, 2000; INCA apud BERGMANN, 2006).
| Figura 2 Posicionamento da paciente restrita ao leito |
 |
| Fonte: CAMARGO, 2000 |
As pacientes devem ser orientadas em relação aos cuidados com o membro superior homolateral à cirurgia para prevenir do linfedema (Tab. 1).
| Tabela 1 Orientações para prevenção do linfedema |
|
No braço do lado da cirurgia evitar: verificação da pressão arterial e aplicação de injeções ou vacinas;
|
|
Sempre avisar ao fisioterapeuta durante uma entrevista de anamnese que se tratou de câncer da mama;
|
|
Todos os dias, exercitar o braço abrindo e fechando a mão, de 15 a 25 repetições, uma vez durante o dia, tarde e noite;
|
|
Não carregue nada pesado no seu membro afetado;
|
|
Não faça jardinagem e lavar louças sem luvas;
|
|
Evitar exposição ao sol, freqüentar sauna e tomar banho quente;
|
|
Evite cortes, retirar cutículas, queimaduras e picadas de inseto;
|
|
Use roupas largas e jóias frouxas;
|
|
Use creme para manter a sua pele hidratada e fique em locais frescos durante o verão;
|
|
Se cortar ou desenvolver uma infecção no braço no mesmo lado do seu câncer, procure o seu médico imediatamente para tomar antibióticos;
|
|
Evite longas viagens aéreas e esportes que causem dor e;
|
|
Mantenha o peso corporal sob controle.
|
| Tabela 1 Orientações para prevenção do linfedema |
A auto-massagem linfática deverá ser ensinada (Fig. 3), como objetivo de estimular as anastomoses áxilo-axilares e áxilo-inguinais, aumentando as vias secundárias de drenagem linfática (CAMARGO, 2000; BERGMANN, 2006).
| Figura 3 Auto-massagem linfática |
 |
| Fonte: BERGMANN, 2006 |
A auto-massagem é da seguinte maneira: 1) manobras em movimentos circulares, aproximadamente 20 repetições com toda a mão apoiada sobre a axila do lado oposto ao da cirurgia; 2) os mesmos movimentos descritos anteriormente, porém na região inguinal do mesmo lado da cirurgia; 3) manobras em semicírculos, iniciando acima do local da cirurgia até a axila oposta, fazendo este trajeto em três repetições; 4) manobras em semicírculos, iniciando na axila do lado comprometido até a região inguinal, fazendo este trajeto três repetições; 5) repetir as manobras em movimentos circulares descritas nos itens um e dois. Devem ser repetidas estas massagens duas ou três vezes ao dia (BERGMANN, 2006).
6. Conclusão
As mulheres que desenvolvem linfedema apresentam danos estéticos, alterações psicológicas, sociais, sexuais e funcionais. Após o término deste trabalho conclui-se que a fisioterapia imediata tem um papel importante na prevenção de complicações após a mastectomia, principalmente evitando o surgimento do linfedema, facilitando no transporte da linfa e absorção do líquido intersticial.
Referência Bibliográfica
BERGMANN, A. Prevalência de linfedema subsequente a tratamento cirúrgico para câncer de mama no Rio de Janeiro. [dissertação]. Rio de Janeiro: FIOCRUZ, 2000. Disponível em: http://www.bibiff.cict.fiocruz.br. Acesso em: 01 set. 2006.
BERGMANN, A.; MATTOS, I.E.; KOIFMAN, R.J. Diagnóstico do linfedema: análise dos métodos empregados na avaliação do membro superior após linfadectomia axilar para tratamento do câncer de mama. Revista Brasileira de Cancerologia, v. 50, n. 4, p. 311-20, 2004.
CAMARGO, M.C.; MARX, A.G. Fisioterapia pós-operatória. In:_________. Reabilitação física no câncer de mama. [s.n]. São Paulo: Roca, 2000. p. 35-56.
FREITAS JUNIOR, R. et al. Linfedema em pacientes submetidas à mastectomia radical modificada. Revista Brasileira de Ginecologia e Obstetrícia, v. 23, n. 4, p. 20-8, 2001.
OLIVEIRA, J.G. et al. Erisipela pós-mastectomia. Femina, v. 32, n. 6, p. 481-6, jul. 2004.
PEREIRA, C.M.A.; VIEIRA, E.O.R.Y.; ALCÂNTARA, P.S.M. Avaliação de protocolo de fisioterapia aplicado a pacientes mastectomizadas a Madden. Revista Brasileira de Cancerologia, v. 50, n. 2, p. 143-8, 2005.
SALVADOR NIETO. Fisiologia del sistema linfatico. In:_________. Linfedema de las extremidades: tratamiento medico y Terapia Descongestiva Compleja (Método Földi). [s.n]. Buenos Aires (ARG): [s.n], 1994. p. 35-40.
SILVA, M.P.P. et al. Movimento do ombro após cirurgia por carcinoma invasor da mama: estudo randomizado prospectivo controlado de exercícios livres versus limitados a 90º no pós-operatório. Revista Brasileira de Ginecologia e Obstetrícia, v. 26, n. 2, p. 125-30, 2004.
Obs:
- Todo crédito e responsabilidade do conteúdo é de seu autor.
- Publicado em 29/10/2010.
Artigos Relacionados: |

